ผู้ป่วยจิตเวชพุ่ง! แต่บุคลากร “จิตแพทย์” กลับไม่เพียงพอ เฉลี่ยเพียง 1.25 คน ต่อการดูแลประชากรแสนคน กรมสุขภาพจิตร่วมภาคีแก้ปัญหาระหว่างรอการผลิตจิตแพทย์เพิ่มใน 5 ปี 400 คน อาศัยการอบรมวิชาชีพใกล้เคียง เน้นส่งเสริมป้องกัน คัดกรอง ก่อนส่งต่อจิตแพทย์ ตั้งเป้าเพิ่มอัตราส่วนให้ถึง 1.7 คนต่อแสนประชากร
เมื่อวันที่ 1 กรกฎาคม ที่อาคารกรมสนับสนุนบริการสุขภาพ นพ.พงศ์เกษม ไข่มุกด์ อธิบดีกรมสุขภาพจิต กล่าวถึงความก้าวหน้าการดำเนินงานตามนโยบายกระทรวงสาธารณสุข ในการผลิตและพัฒนาแพทย์และบุคลากรสุขภาพจิตและจิตเวช ภายในงานพิธีเปิดการฝึกอบรมหลักสูตร “การปฏิบัติงานด้านจิตวิทยาคลินิก” รุ่นที่ 16/2567 ว่า ตามที่ สภาพัฒนาการเศรษฐกิจและสังคมแห่งชาติ ได้เปิดเผยข้อมูล เรื่องภาวะสังคมไทยไตรมาสหนึ่ง ปี 2567 ถึงปัญหาสุขภาพจิตยังคงมีแนวโน้มเพิ่มขึ้นต่อเนื่องในสังคมไทย โดยข้อมูลจากกรมสุขภาพจิต พบว่ามีผู้ป่วยจิตเวชเข้ารับบริการเพิ่มขึ้นจาก 1.3 ล้านคน ในปี 2558 ช่วงก่อนโควิด เป็น 2.9 ล้านคน ในปี 2566 หลังโควิด
ผู้ป่วยจิตเวชมีปัญหาเข้าถึงการรักษาเกือบ 7 ล้านคน
นพ.พงศ์เกษม กล่าวอีกว่า ประเทศไทยมีผู้ป่วยเข้ารับการรักษา 2.9 ล้านคน จากข้อมูลความชุกของประชาชนผู้มีปัญหาสุขภาพจิตสูงถึง 10 ล้านคน สะท้อนให้เห็นว่ายังมีผู้ที่ไม่ได้เข้ารับรักษาเกือบ 7 ล้านคน แต่ไม่ได้หมายความว่า 10 ล้านคนจะป่วยจิตเวชรุนแรง แต่เป็นภาพรวมทั้งวิตกกังวล ซึมเศร้า แต่จากสถิติดังกล่าวจะพบว่า ช่องว่างการเข้าถึงรักษายังขาดอยู่ อย่างไรก็ตาม ปัจจุบันเรื่องจิตเวชมีการยอมรับมากขึ้น อย่าง สมาชิกสภาผู้แทนราษฎรมีการอภิปรายว่างานกรมสุขภาพจิตควรได้รับการสนับสนุนมากขึ้น จากสภาพปัญหาที่มากขึ้น เช่น ข้อมูลระหว่างวันที่ 1 ตุลาคม 2566 –22 เมษายน 2567 พบผู้มีความเครียดสูงถึงร้อยละ 15.48 เสี่ยงซึมเศร้า ร้อยละ 17.20 และเสี่ยงฆ่าตัวตายร้อยละ 10.63 มากกว่าปีที่ผ่านมา
ผู้ป่วยจิตเวชพุ่ง! แต่บุคลากร จิตแพทย์กลับไม่เพียงพอ
“ปัจจุบันเรามีภาคีเครือข่ายจำนวนมาก ไม่ใช่เฉพาะจิตแพทย์ แต่ยังมีพยาบาล นักจิตวิทยาคลินิก และนักจิตวิทยาทั่วไป รวมถึงนักสังคมสงเคราะห์ นักกิจกรรมบำบัด เพราะเรื่องสุขภาพจิตแค่รับฟังก็ช่วยให้เขาผ่อนคลาย สามารถยับยั่งชั่งใจ การตัดสินใจเริ่มเปลี่ยนแล้ว ที่สำคัญการที่เราต้องอาศัยภาคีเครือข่าย เนื่องจากจิตแพทย์ยังมีจำนวนไม่เพียงพอ” อธิบดีกรมสุขภาพจิตกล่าว

จิตแพทย์เฉลี่ยเพียง 1.25 ต่อการดูแลประชากรแสนคน
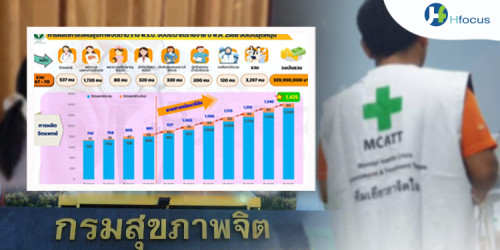
นพ.พงศ์เกษม กล่าวอีกว่า เมื่อเทียบกับอัตรากำลังของบุคลากรด้านสุขภาพจิตและยาเสพติดของประเทศยังมีความขาดแคลน อย่างปัจจุบันมีจิตแพทย์ทั่วไปและจิตแพทย์เด็กและวัยรุ่นในสังกัดกระทรวงสาธารณสุขและกรุงเทพมหานครเพียง 822 คนจำแนกเป็นจิตแพทย์ทั่วไปจำนวน 632 คนคิดเป็นร้อยละ 76.9 และจิตแพทย์เด็กและวัยรุ่นจำนวน 190 คนคิดเป็นร้อยละ 23.1 คิดเป็นอัตราเฉลี่ยจิตแพทย์ = 1.25 คนต่อ 100,000 ประชากร
รัฐบาลได้เห็นความสำคัญจึงมีมติคณะรัฐมนตรีเมื่อวันที่ 18 ตุลาคม 2565 เห็นชอบในหลักการ ให้มีการผลิตบุคลากรด้านสุขภาพจิตและยาเสพติดเพิ่มขึ้นภายในระยะเวลา5ปี(2565-2570)โดยต้องผลิตจิตแพทย์เพิ่มขึ้นอีก 150 คนผลิตพยาบาลสุขภาพจิตและจิตเวชเพิ่มอีก 1,500 คน นักจิตวิทยาคลินิกเพิ่มอีก 400 คน นักกิจกรรมบำบัดเฉพาะทางอีก 250 คนเภสัชเฉพาะทางอีก 150 คน
ตั้งเป้าเพิ่มอัตราเฉลี่ยจิตแพทย์เป็น 1.7 คนต่อแสนประชากร
อธิบดีกรมสุขภาพจิต กล่าวว่า การแก้ไขประเด็นดังกล่าวกรมสุขภาพจิตได้ประสานความร่วมมือกับราชวิทยาลัยจิตแพทย์แห่งประเทศไทยและสมาคมจิตแพทย์แห่งประเทศไทย เพื่อหารือแนวทางในการเพิ่มการผลิตจิตแพทย์สุขภาพจิตและยาเสพติด ให้ครอบคลุมทั่วประเทศ ทั้งนี้ กรมสุขภาพจิตตั้งเป้าหมายการเพิ่มอัตราเฉลี่ยจิตแพทย์ เป็น 1.7 คนต่อแสนประชากร จาก 1.25 คนต่อแสนประชากรในปัจจุบัน โดยร่วมผลักดันผลิตจิตแพทย์ให้ได้ 400 คน ภายในระยะเวลา 5 ปี พร้อมกระจายบริการในทุกเขตสุขภาพ ให้ประชาชนที่มีปัญหาสุขภาพจิตเข้าถึงบริการใกล้บ้านอย่างทั่วถึงเช่นเดียวกับโรคเรื้อรังอื่นๆได้
“ส่วนงบประมาณปีที่แล้ว 10 ล้าน แต่ขณะนี้ได้ 80 ล้านบาท ซึ่งมากขึ้น แต่ก็ยังไม่พอสำหรับการผลิต แต่ก็ถือเป็นสัญญาณที่ดีที่จะทยอยขึ้นมากๆ เพราะมีความจำเป็นตามที่สภาพัฒนฯได้เคยเสนอข้อมูลถึงความสำคัญเรื่องนี้”
ใช้เทคโนโลยีช่วยผู้ป่วยเข้าถึงการรักษา
เมื่อถามว่าระหว่างรอการผลิตบุคลากร 5 ปี จะดำเนินการอย่างไร นพ.พงศ์เกษม กล่าวว่า ขณะนี้ใช้ระบบเทคโนโลยีในการเข้าถึงการบริการผู้ป่วย รวมไปถึงแอปพลิเคชัน อย่าง DMIND ในการคัดกรองผู้มีปัญหาสุขภาพจิต เบื้องต้นจะคัดกรองและโทรกลับเพื่อแนะนำ ให้คำปรึกษามากขึ้น รวมไปถึงหากจำเป็นจะมีการติดตามและรักษาตามกระบวนการต่อไป ทั้งนี้ สิ่งสำคัญแม้จะมี AI เข้ามาช่วย แต่บุคลากรยังสำคัญในการให้ข้อมูล ระหว่างรอการผลิตจิตแพทย์เพิ่มเติม ก็มีการจัดอบรมพัฒนาทักษะให้กับบุคลากร อย่างการฝึกอบรมหลักสูตร “การปฏิบัติงานด้านจิตวิทยาคลินิก”
ร่วมแก้ปัญหา รพ.ชุมชนขาดแคลนจิตแพทย์
ถามกรณีรพ.ชุมชน ยังขาดแคลนบุคลากร นพ.พงศ์เกษม กล่าวว่า กรมสุขภาพจิตมีความร่วมมือกับทางสำนักงานปลัดกระทรวงสาธารณสุขในเรื่องของการฝึกอบรมเพิ่มเติม เนื่องจากการผลิตจิตแพทย์ต้องใช้เวลาตามที่กล่าวข้างต้น แต่เราสามารถฝึกอบรมบุคลากร ที่ไม่ใช่จิตแพทย์ แต่อาจเป็นพยาบาล หรือแพทย์ทั่วไป อย่าง ซึ่งที่ผ่านมามีโครงการฝึกอบรมแพทย์จบ 6 ปี และมีประสบการณ์ทำงาน 5 ปีในชุมชน โดยมาอบรมหลักสูตร “เวชศาสตร์ป้องกันแขนงสุขภาพจิตชุมชน” ส่วนใหญ่คนกลุ่มนี้อยู่ในชุมชนอยู่แล้ว เป็นผอ.รพ.ชุมชน เป็นบุคลากรทางการแพทย์และสาธารณสุขในชุมชน นอกจากนี้ กรมสุขภาพจิต ยังทำงานร่วมกับภาคีต่างๆ ร่วมกับรพ.ในพื้นที่ มีทีมช่วยเหลือเยียวยาจิตใจผู้ประสบภาวะวิกฤต ที่เรียกว่า ทีม Mental Health Crisis Assessment and Treatment Team หรือ ทีม MCATT
กรมจิตร่วมทุกภาคี “รพ.ชุมชน-รร.” เสริมวิชาชีพใกล้เคียงดูแล
ด้าน นพ.จุมภฎ พรมสีดา รองอธิบดีกรมสุขภาพจิต กล่าวเพิ่มเติมในส่วนการผลิตจิตแพทย์ ว่า ตามเป้าหมายคือ จะมีการเพิ่มจิตแพทย์ให้ได้ภายใน 5 ปีจำนน 400 คน จากทุกปีผลิตจิตเวชทั้งเด็กและผู้ใหญ่ได้ปีละ 50 คน ก็จะเพิ่มเป็น 80 คนต่อปี ทั้งนี้ สัดส่วนผลิตจิตแพทย์สำหรับผู้ใหญ่จะมากกว่า เนื่องจากสถาบันฝึกอบรมจิตแพทย์เด็กยังน้อย เนื่องจากยังติดเกณฑ์ของทางราชวิทยาลัยฯ และแพทยสภา เนื่องจากต้องมีจำนวนอาจารย์ฝึกตามเกณฑ์ ซึ่งขณะนี้ได้มีการหารือเพื่อร่วมกันแก้ปัญหาอยู่
“กรมสุขภาพจิตเดินหน้าผลิตวิชาชีพใกล้เคียง มาช่วยระหว่างรอการผลิตจิตแพทย์ใน 5 ปี โดยการอบรมแพทย์ในรพ.ชุมชน เป็นการอบรมระยะสั้นด้านจิตเวช อบรมพยาบาลให้เชี่ยวชาญสุขภาพจิตและจิตเวช หลักสูตร 4 เดือน และยังมีหลักสูตรเวชศาสตร์ป้องกันแขนงสุขภาพจิตชุมชน เป็นการเน้นส่งเสริมป้องกัน เป็นการแก้ปัญหาระยะสั้น” นพ.จุมภฎ กล่าว
เมื่อถามว่า การอบรมระยะสั้นช่วยได้มากน้อยแค่ไหน นพ.จุมภฎ กล่าวว่า การอบรมดังกล่าวเป็นการช่วยเบื้องต้นได้ อย่างเด็ก เราสามารถอาศัยพยาบาลจิตเวชได้ ในการดูแล คัดกรองเบื้องต้นหากมีปัญหาสามารถส่งต่อไปยังจิตแพทย์เด็กได้ แต่หากไม่ใช่ ก็ช่วยลดเคสในการรอคิวพบจิตแพทย์ได้ จริงๆ ไม่ใช่แค่ในส่วนสาธารณสุข ทางกรมฯ ร่วมมือกับทุกส่วน อย่างทางกระทรวงศึกษาธิการก็มีการอบรมในการดูแลนักเรียนเช่นกัน



- 1292 views