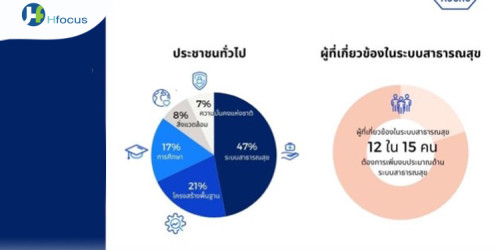
องค์ความรู้จากงานวิจัย การขับเคลื่อนของภาคประชาสังคม และการสนับสนุนในระดับนโยบาย “สามเหลี่ยมเขยื้อนภูเขา” ที่เป็นแรงผลักดันให้ “หลักประกันสุขภาพถ้วนหน้าของประเทศไทย” เกิดขึ้นภายใต้ พ.ร.บ.หลักประกันสุขภาพแห่งชาติ พ.ศ.2545 เรียกได้ว่าเป็นยุคทองของการพลิกโฉมระบบสุขภาพของประเทศ
ย้อนกลับไป ในช่วงแผนพัฒนาเศรษฐกิจและสังคมแห่งชาติ ฉบับที่ 8 (พ.ศ.2540 - 2544) กลุ่มนักปฏิรูปในกระทรวงสาธารณสุขและสถาบันวิจัยระบบสาธารณสุข (สวรส.) ร่วมก่อการดี โดยมี สวรส.สนับสนุนและทำงานร่วมกับภาคีเครือข่ายในการศึกษาวิจัยสร้างความรู้ งานวิชาการที่มีคุณภาพ เกี่ยวกับการจัดการการเงินการคลังสุขภาพเป็นจำนวนมาก นำไปสู่การพัฒนาข้อเสนอเชิงนโยบายที่คมชัด และร่วมกันผลักดันกับภาคสังคมสู่ภาคนโยบาย จนในที่สุดในปี พ.ศ.2545 ประเทศไทยมีระบบหลักประกันสุขภาพถ้วนหน้ามาใช้เป็นกลไกหลักในการดูแลสุขภาพประชาชนทั้งประเทศ
“งานวิจัย” คือ แรงผลักสำคัญไปสู่การเกิด พ.ร.บ.หลักประกันสุขภาพแห่งชาติ ปฏิรูประบบสุขภาพไทย
จากการศึกษาวิจัยสะท้อนว่า แม้ประเทศไทยจะมีการพัฒนาระบบหลักประกันสุขภาพมาร่วมสามทศวรรษ แต่ยังมีความจำเป็นที่จะต้องผลักดันให้เกิดหลักประกันสุขภาพถ้วนหน้า เนื่องจากในปี พ.ศ. 2544 ยังมีประชากรถึงร้อยละ 30 หรือ 18 ล้านคน ซึ่งเป็นแรงงานนอกระบบในระดับล่าง ยังไม่มีหลักประกัน ทำให้เข้าไม่ถึงบริการ ขณะที่รายจ่ายครัวเรือนเมื่อไปใช้บริการคิดเป็นร้อยละ 33 ของรายจ่ายด้านสุขภาพทั้งหมดโดยรายจ่ายค่ารักษาพยาบาลของครัวเรือนยากจนมีสัดส่วนสูงกว่าครัวเรือนร่ำรวย
และยังพบว่า แม้จะมีการพัฒนาระบบบริการสาธารณสุขในระดับอำเภอ แต่พบว่าการกระจายกำลังคนด้านสุขภาพมีความเหลื่อมล้ำอย่างมากระหว่างเขตเมือง-เขตชนบท และระหว่างภูมิภาคต่างๆ ที่มีปัญหาขาดแคลนแพทย์เฉพาะทางบางสาขา ทำให้เป็นอุปสรรคในการสนับสนุนการส่งต่อและการเข้าถึงบริการสุขภาพที่จำเป็นของประชาชนในพื้นที่
นอกจากนั้น งานวิจัยยังพบอุปสรรคสำคัญของระบบบริการสาธารณสุขในการตอบสนองต่ออุปสงค์ต่อบริการสุขภาพของประชาชนที่มีแนวโน้มเพิ่มขึ้นต่อเนื่องจากจำนวนประชากรที่เพิ่มขึ้น จำนวนและสัดส่วนผู้สูงอายุที่เพิ่มขึ้น ภาระโรคเรื้อรังที่เพิ่มมากขึ้น
หมายเหตุ ข้อมูลจากรายงานการประเมินระบบหลักประกันสุขภาพถ้วนหน้า ในช่วงทศวรรษแรก 2544 – 2553 โดย สวรส.

ทั้งนี้ จึงมีข้อสรุปถึงปัจจัยแห่งความสำเร็จของ “ระบบหลักประกันสุขภาพ” คือการออกแบบระบบที่มาจากการศึกษาวิจัย (ข้อมูลจากรายงานการประเมินระบบหลักประกันสุขภาพถ้วนหน้า ในช่วงทศวรรษแรก 2544 – 2553 โดย สวรส.)
การสร้างความเป็นธรรมในการเข้าถึงบริการสุขภาพที่จำเป็นสำหรับคนไทยทุกคน คือเป้าประสงค์หลักของ “ระบบหลักประกันสุขภาพถ้วนหน้า” ที่มีคุณลักษณะดังนี้
1) อิงระบบภาษีและไม่ต้องจ่ายเมื่อไปใช้บริการ
2) ครอบคลุมสิทธิประโยชน์อย่างรอบด้านและให้ความสำคัญกับระบบบริการปฐมภูมิและบริการส่งเสริมสุขภาพป้องกันโรค
3) ใช้ระบบงบประมาณและการจ่ายค่าบริการแบบปลายปิดเพื่อควบคุมค่าใช้จ่าย
มีกลไกลสำหรับการคุ้มครองสิทธิแก่ประชาชน การให้ข้อมูล และการรับเรื่องร้องเรียน มีระบบการชดเชยกรณีได้รับความเสียหายจากการรักษาพยาบาล รวมถึงการกำหนดให้โรงพยาบาลต้องมีระบบพัฒนาคุณภาพบริการ
หลักคิด – หลักยึดการทำงาน “หลักประกันสุขภาพถ้วนหน้า”
การสร้างหลักประกันให้ประชาชนทุกคนสามารถเข้าถึงบริการสุขภาพได้ตามความจำเป็น โดยถือเป็น “สิทธิ” ขั้นพื้นฐานของประชาชน มิใช่เป็นการสงเคราะห์หรือช่วยเหลือจากภาครัฐ” เป้าหมายนี้จึงตั้งอยู่บนพื้นฐานของความถ้วนหน้าหรือสำหรับประชาชนทุกคน ไม่ได้เจาะจงเฉพาะคนยากจนและคนด้อยโอกาสเท่านั้น
“ระบบหลักประกันสุขภาพถ้วนหน้า” มุ่งเน้น...
ให้ความสำคัญทั้งการส่งเสริมสุขภาพและป้องกันโรคร่วมกับการรักษาพยาบาล
มุ่งเน้นบทบาทบริการปฐมภูมิ และการให้บริการอย่างบูรณาการที่มีประสิทธิผลและประสิทธิภาพ
สนับสนุนให้มีระบบส่งต่อผู้ป่วยที่เหมาะสม
ให้หลักประกันว่าการอุดหนุนเงินของภาครัฐจะเอื้อต่อคนจน ขณะเดียวกันคนไทยทุกคนจะได้รับการปกป้องจากความเสี่ยงทางการเงินที่เกิดจากการใช้บริการสุขภาพ

พ.ร.บ.หลักประกันสุขภาพแห่งชาติ พ.ศ. 2545 โดยมีสำนักงานหลักประกันสุขภาพแห่งชาติ (สปสช.) ทำหน้าที่บริหารกองทุนหลักประกันสุขภาพแห่งชาติ ได้สร้างผลงานประจักษ์ต่อระบบสาธารณสุข โดยคนยากจนและประชาชนอีกกว่า 48 ล้านคน ซึ่งก่อนหน้านี้เป็นผู้ที่ไม่มีหลักประกันสุขภาพใดๆ สามารถเข้าถึงบริการในสถานพยาบาลสาธารณสุขได้ โดยไม่ต้องเสียค่าใช้จ่าย ที่สำคัญทำให้การล้มละลายของคนยากจนจากรายจ่ายสุขภาพลดลง
อย่างไรก็ตาม ความท้าทายสำหรับ สวรส. และภาคี ที่ยังคงต้องร่วมกันศึกษาติดตาม เพื่อพัฒนาระบบหลักประกันสุขภาพให้ก้าวไปสู่ระบบที่เป็นธรรมและยั่งยืนต่อไปในอนาคต ด้วยการทำหน้าที่เป็นหน่วยศึกษาวิจัยเพื่อนำองค์ความรู้มาใช้เป็นฐานการพัฒนาและสร้างความพร้อมที่จะก้าวไปสู่บริบทและสถานการณ์ที่เปลี่ยนไป รวมทั้งการเพิ่มประสิทธิภาพการบริการ การสร้างนวัตกรรมทางสุขภาพ หรือเครื่องมือใหม่ๆ เพื่อสุขภาพที่ดีขึ้นของคนไทยและระบบสุขภาพที่ยั่งยืน
- 48 views